дзн бледно розовый с четкими границами что это
К счастью, патология зрительного нерва, – проводника электрохимических сигналов от сетчатки к зрительной коре мозга, – в офтальмологической практике встречается относительно редко; согласно медико-статистическим данным, доля такой патологии в общем потоке глазных болезней не превышает 1-1,5%. Однако каждый пятый (по другим источникам, каждый четвертый) из таких случаев заканчивается необратимой слепотой вследствие атрофии зрительного нерва. Особенно актуальна эта проблема у детей. [1]
Рис.1 Положение зрительного нерва в глазнице
Атрофия, – «оптическая нейропатия», органическая дегенерация нейронных волокон зрительного нерва из-за выраженного дефицита его питания и кровоснабжения, – может быть как полной, так и частичной. В последнем случае наблюдается глубокое снижение всех зрительных функций, включая нарушения цветовосприятия, сужение полей зрения и пр.; при офтальмоскопии выходящий в макулярную область сетчатки («желтое пятно», наиболее чувствительное к свету) диск зрительного нерва выглядит бледнее обычного.
Видео врача по теме
Причины атрофии зрительного нерва
Этиологическими причинами оптической нейропатии могут быть различные хронические или острые заболевания глаз, патология центральной нервной системы, офтальмотравмы, общие интоксикации, тяжелые системные заболевания (эндокринные, аутоиммунные и т.п.). [2]
Среди собственно офтальмопатических факторов, под влиянием которых может начаться атрофия зрительного нерва, лидируют глаукома различных форм; пигментная ретинальная (сетчаточная) дистрофия; всевозможные закупорки питающих сетчатку артерий и отводящих вен (например, окклюзия ЦАС, центральной артерии сетчатки); близорукость в сильной степени; увеиты, ретиниты, невриты, орбитальные васкулиты и другие воспаления. Кроме того, зрительный нерв может вовлекаться и атрофироваться в процессе развития онкопатологии, – в частности, при первичном орбитальном раке, менингиоме или глиоме зрительного нерва, невриноме или нейрофиброме, остеосаркоме, саркоидозе.
К заболеваниям ЦНС, провоцирующим или «запускающим» атрофические процессы в зрительном нерве, относятся, в основном, опухоли гипофиза, хиазмы (сдавливающие перекресты зрительных нервов), инфекционно-воспалительные процессы мозговых оболочек (энцефалиты, менингиты, арахноидиты) и общий абсцесс головного мозга, демиелинизирующие заболевания (напр., рассеянный склероз), черепно-мозговые травмы и ранения в челюстно-лицевой области, особенно с непосредственным механическим повреждением зрительного нерва.
Рис.2 Бледные диски зрительных нервов (ДЗН) при атрофии на глазном дне
В некоторых случаях провоцирующим фоном и патогенной почвой оптической нейропатии становится системный атеросклероз, хроническое недоедание и истощение, авитаминозы и анемии, отравления токсическими веществами (наиболее яркими примерами могут послужить нередкие отравления метилом при употреблении суррогатных спиртных напитков, а также интоксикация никотином, инсектицидами, лекарственными препаратами), массивная кровопотеря (например, при обширных внутренних кровоизлияниях), сахарный диабет и другая эндокринопатия, красная волчанка, гранулематоз Вегенера и иные аутоиммунные расстройства.
Атрофия зрительного нерва может оказаться осложнением и исходом тяжелых инфекций, возбудителями которых в различных случаях выступают и бактерии (сифилис, туберкулезная микобактерия Коха), и вирусы (корь, краснуха, грипп, герпес, даже «обычная» аденовирусная ОРВИ), и паразиты (внутриклеточный токсоплазмоз, кишечный аскаридоз и пр.).
В некоторых случаях зрительный нерв атрофирован уже при рождении (как правило, это встречается при тяжелой хромосомной патологии с грубыми скелетными и черепными деформациями, например, при акро-, микро- и макроцефалиях, болезни Крузона и других генетически обусловленных аномалиях внутриутробного развития.
Наконец, довольно велика доля случаев (до 20%), когда непосредственные причины атрофии зрительного нерва установить не удается.
Классификация атрофии зрительного нерва
Как показано выше, оптическая нейропатия может быть как врожденной, так и приобретенной. В соответствии с этим, различают наследственные формы, классифицируя их по типу наследования: аутосомно-доминантная, аутосомно-рецессивная, митохондриальная.
Аутосомно-доминантная атрофия зрительного нерва может быть выражена в различной степени и в некоторых случаях наблюдается в комбинации с врожденной глухотой. Аутосомно-рецессивная атрофия входит в структуру ряда хромосомных синдромов (синдромы Вольфрама, Кенни-Коффи, Йенсена, Розенберга-Чатториана и др.).
Митохондриальная форма атрофии встречается при мутировании митохондриальной ДНК (наследственная оптическая нейропатия Лебера). [3]
Приобретенная оптическая нейропатия также может развиваться в силу различных причин и по разному типу. Так, в основе первичной атрофии лежит длительное механическое сдавление нейронного зрительного канала, при этом диск зрительного нерва при исследовании глазного дна может выглядеть интактным, неповрежденным, с нормативно-четкими границами.
Вторичная атрофия может быть следствием отечности диска зрительного нерва, которая, в свою очередь, выступает одним из следствий патологии сетчатки или самого нерва. Перерождение и вытеснение специализированной, функциональной нейронной ткани нейроглиальной тканью имеет более выраженные и очевидные офтальмоскопические корреляты: наблюдаемый диск зрительного нерва в этом случае, как правило, увеличен в диаметре, границы его утрачивают четкость. При глаукоме, осевым симптомом которой является хронически повышенное давление внутриглазной жидкости, к атрофии зрительного нерва приводит развивающийся коллапс решетчатой пластинки склеры.
Существенное диагностическое значение имеет наблюдаемый оттенок диска зрительного нерва. Так, начальная, частичная и полная атрофия зрительного нерва при офтальмоскопии выглядят по-разному: в начальной стадии отмечается незначительное побледнение диска при обычной окраске самого нерва, при частичной – диск зрительного нерва бледнеет в отдельных сегментах и, наконец, полная атрофия наблюдается как тотальное и равномерное побледнение ДЗН в сочетании с сужением питающих глазное дно кровеносных сосудов.
Различают также восходящую и нисходящую форму атрофии (при восходящей атрофический процесс в нерве инициируется повреждением ретинальной ткани, при нисходящей – начинается в волокнах самого зрительного нерва). В зависимости от распространенности процесса атрофию делят на одно- и двустороннюю; по характеру развития – на стационарную (стабильную) и прогрессирующую, что может быть диагностировано путем регулярных офтальмологических наблюдений в динамике.
Некотрые авторы учитывают тяжесть клинических проявлений. [4]
Рис.3 Своевременное обращение к врачу при первых жалобах на зрение поможет его сохранить
Код по МКБ-10
В международной классификации болезней десятого пересмотра (МКБ 10) атрофия зрительного нерва имеет код H 47.2
Симптомы атрофии
Одним из главных признаков начинающейся атрофии зрительного нерва служит некорригируемое снижение остроты и качества зрения: компенсировать снижение зрительных функций, обусловленное атрофическим процессом в нерве, не удается ни очками, ни контактными линзами. Быстро прогрессирующая атрофия зрительного нерва может результировать полной неизлечимой слепотой по истечении нескольких месяцев или даже дней. При частичной атрофии органическая деградация и нарастающая функциональная несостоятельность органов зрения останавливаются на определенном уровне и стабилизируются (причины такой стабилизации зачастую также остаются неясными).
Поля зрения сужаются, как правило, за счет выпадения периферического («бокового») зрения – развивается т.н. синдром тоннельного зрения. Нарушения цветовосприятия касаются, в основном, красно-зеленого и желто-синего градиентов общего спектра. Могут появляться скотомы, т.е. слепые зоны в поле относительно сохранного зрения.
Рис.4 Зрение в норме и при поражении зрительного нерва (глаукомная атрофия)
Достаточно типичным для оптической нейропатии является т.н. зрачковый дефект: ослабление реакции зрачка на свет при сохранной общей согласованности зрачковых реакций. Зрачковый дефект может быть односторонним или выявляться на обоих глазах одновременно.
Какая бы симптоматика ни сопровождала атрофию зрительного нерва, констатироваться она должна только в ходе профессионального офтальмоскопического обследования и интерпретироваться квалифицированным специалистом-офтальмологом.
Диагностика ЧАЗН
Помимо визуальной офтальмоскопии, решающее диагностическое значение могут приобретать любые сведения, касающиеся преморбидного (доболезненного) периода жизни пациента: фармакологическая группа и дозировки принимаемых ранее лекарственных средств, перенесенные интоксикации и общие заболевания, аутодеструктивные привычки (курение, злоупотребление алкоголем, нездоровый образ жизни), пережитые ЧМТ (черепно-мозговые травмы), фоновая резидуальная патология ЦНС и пр.
Непосредственное обследование включает констатацию или исключение экзофтальма («выпучивание», смещение глазного яблока кпереди), изучение зрачковых и роговичных рефлексов, подвижности глазного яблока, общей остроты и полей зрения (визиметрия, периметрия), диагностику цветоощущения.
Рис.5 Глазное дно и поля зрения в норме и при ЧАЗН
Как указано выше, одним из наиболее информативных диагностических критериев является внешний вид диска зрительного нерва при офтальмоскопии глазного дна: окраска, четкость границ, диаметр, однородность, деформация, экскавация («изрытость») поверхности ДЗН, симптом Кестенбаума (сокращение обычного количества мелких капилляров на диске), калибр, оттенок и линейность/извитость ретинальных артерий и вен. Может также понадобиться дополнительное томографическое исследование в том или ином режиме (лазерное сканирование, оптическая когерентная томография), электрофизиологическое исследование для измерения порогов чувствительности и лабильности зрительного нерва. При атрофии, обусловленной глаукомой, обязательным является измерение и контроль ВГД (внутриглазного давления), в т.ч. в суточном и нагрузочном режимах.
Рис.6 Результаты ОКТ (оптической когерентной томографии) диска зрительного нерва
В целях уточняющей диагностики привлекаются консультанты смежных специальностей, прежде всего неврологи, онкологи, нейрохирурги, при наличии системного васкулита – ревматологи, и др.; назначаются визуализирующие методы исследования черепа и головного мозга (рентгенография, КТ, МРТ).
Окклюзии ретинальных сосудов (артерий, вен) требуют подключения сосудистого хирурга. При наличии инфекционной симптоматики назначаются лабораторные анализы (ИФА, ПЦР).
Атрофию зрительного нерва следует дифференцировать с периферической катарактой (помутнение хрусталика) и амблиопией («синдром ленивого глаза»).
Лечение частичной атрофии зрительного нерва
Принцип этиопатогенетической медицины требует выявления и максимально возможного устранения причин болезни; поскольку оптическая нейропатия гораздо чаще является следствием и проявлением иных заболеваний, нежели автономной и изолированной патологией, терапевтическая стратегия должна начинаться с лечения основного заболевания.
В частности, пациентам с интракраниальной (внутричерепной) онкопатологией, гипертензией, установленными аневризмами сосудов мозга – рекомендуется, прежде всего, нейрохирургическое вмешательство соответствующей направленности.
Консервативное же лечение при атрофии зрительного нерва ориентируется на стабилизацию и сохранение функционального статуса зрительной системы в той степени, в которой это возможно в данном конкретном случае. Так, могут быть показаны различные противоотечные и противовоспалительные мероприятия, в частности, ретро- или парабульбарные инъекции (введение препаратов дексаметазона, соотв., за или рядом с глазным яблоком), капельницы с растворами глюкозы и хлористого кальция, диуретики (мочегонные, напр., лазикс). По показаниям назначаются также инъекции стимуляторов гемодинамики и питания зрительного нерва (трентал, никотинат ксантинола, атропин), никотиновая кислота внутривенно, эуфиллин; витаминные комплексы (особенно важны витамины группы В), экстракты алоэ и стекловидного тела, таблетированный циннаризин, пирацетам и т.п. При глаукоматозной симптоматике применяются средства, снижающие внутриглазное давление.
Рис.7 В лечении заболевания могут использоваться медикаментозные, аппаратные и хирургические методы
Достаточно эффективными при атрофии зрительного нерва являются физиотерапевтические методы, такие как иглорефлексотерапия, лазерная или электростимуляция, различные модификации методики электрофореза, магнитотерапия и т.п.).
Рис.8 Схема хирургического лечения ЧАЗН
При реваскуляризации дополнительно могут использоваться различные дополнения: препараты «Ретиналамин», «Аминион», компоненты собственной крови пациента (плазмы или клеток) и т.д. Операция даёт высокие результаты не только по стабилизации процесса, но и увеличивает остроту и поля зрения, особенно в сочетании с медикаментозной и клеточной терапии. [7]
Прогноз и профилактика
Степень излечимости и возможности реабилитации при практически любой офтальмопатологии решающим образом зависит от того, насколько своевременно обратился пациент и насколько квалифицированно, точно и полно установлен диагноз. Если адекватное лечение начинается на самых ранних стадиях атрофии зрительного нерва, вполне возможным является стабилизации, а в некоторых случаях и частичная реабилитации зрительных функций, особенно при сочетании медикаментозного, хирургического и аппаратного лечения. Но полное их восстановление (до 100%) на сегодняшний день остается за рамками имеющихся терапевтических возможностей.
При быстро прогрессирующей атрофии, без лечения, весьма вероятным исходом является тотальная слепота.
Профилактической мерой, эффективной в отношении атрофии зрительного нерва, является «всего-навсего» своевременное лечение любых острых или хронических заболеваний, какой бы системы организма они ни касались: зрительной, нервной, опорно-двигательной, иммунной, эндокринной и т.д. Безусловно, следует избегать интоксикаций, особенно описанных выше добровольных отравлений алкоголем или никотином.
Детям, чьи родители имеют ЧАЗН предположительно наследственного происхождения рекомендуется пройти генетические тесты для оценки рисков развития заболевания. [8]
Дзн бледно розовый с четкими границами что это
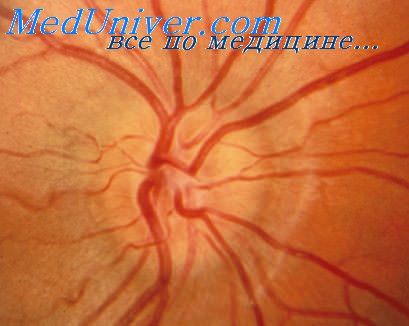
Одним из важнейших методов является офтальмоскопия. Для повышения ее информативности исследуют глазное дно не только при белом, но и при цветном освещении (офтальмохромоскопия), выявляющем ряд добавочных деталей, а также фотографируют глазное дно. В норме диск зрительного нерва имеет розовую окраску, несколько бледнее с височной стороны.
Усиление окраски может быть сплошным (при неврите, псевдоневрнте, начальном застое) или очаговым (при геморрагиях). Сплошным или очаговым может быть и побледнение диска (при атрофиях). Застойный диск имеет мутно-розовый оттенок. В норме границы диска ясно очерчены, он расположен на уровне глазного дна. Стушеванность границ его и выпячивание наблюдается при неврите, псевдоневрите, друзах и особенно при застое.
Избыточная четкость границ диска и его углубление бывают при атрофии. Особенно углублен диск при глаукоме. Кажущееся изменение нормальной округлой формы диска возможно при астигматизме, а истинное — в начальных стадиях застоя («песочные часы»).
Сосуды, если нет врожденной аномалии, выходят из центра диска, равномерно суживаются к периферии глазного дна.
При офтальмоскопии фиксируют изменения их калибра (сужение, расширение), цвета, хода (прерывистость, извитость), стенок (уплотнение, облитерация), пульсации.
При застойном диске зрительного нерва, основная причина которого — ликворная гипертензия, в начальных стадиях отмечаются нечеткость границ, небольшая гиперемия диска, умеренное и ограниченное расширение вен при сохранности прозрачности нервных волокон и выраженности сосудистой воронки, в более выраженных стадиях—распространение отека на область сосудистой воронки, выстояние диска над уровнем сетчатки, расширение и извитость вен, сужение артерий; при нарастающем отеке диска — увеличение его размеров, проминенцня в стекловидное тело, неопределяемость границ, резкое расширение и извитость вен, кровоизлияния и плазмор-рагии (белые очаги) в сетчатке.
В последующем может произойти постепенный переход застоя в атрофию. При идентичной офтальмоскопической картине осложненные застойные диски отличаются атипичными изменениями и сужением поля зрения при сохранности его остроты, резким снижением остроты зрения еще до появления атрофии. При простой (первичной) атрофии диск зрительного нерва бледен, с четкими границами, часто имеется экскавация, сужение артерий диска и сетчатки. При вторичной атрофии (после застоя или небрита) диск бледный, с нечеткими границами, легкой проминенцикими, сосуды узкими, наступает уплощение диска. При специфических формах атрофии (при рассеянном склерозе, нейросифилисе) изменения диска такие же, при прбстой атрофии.
Поскольку состояние сосудов глазного дна и мозга взаимосвязано, представляет интерес калиброметрия первых. Более детальная оценка кровообращения в бассейне внутренней сонной артерии достигается офтальмодинамометрией, основанной на регистрации появления (диастолическое давление) и исчезновения (систолическое давление) пульсации центральной артерии сетчатки при сдавлении глаза прибором.
В норме диастолическое давление в центральной артерии сетчатки равно 40—47 гПа (30—35 мм рт. ст), а систолическое — 80—93 гПа (60—70 мм рт. ст.), слегка повышаясь с возрастом. Отношение систолического давления в центральной артерии сетчатки к давлению в плечевой (ретино-брахиальный коэффициент) составляет 0,45—0,55. Повышение давления в центральной артерии сетчатки и коэффициента наблюдается при системных и регионарных гипертонических состояниях, атеросклерозе, а снижение — при гипотензии, аневризмах сонной артерии, ее соустиях с венами, стенозе и тромбозе (А. Б. Шахназаров, М. Л. Зиньков, 1970; Е. В. Шмидт, 1975, и др.).
Среди относительно новых методов исследования глаза можно упомянуть электроретинографию, позволяющую в сочетании с функциональными пробами (световые и электрические раздражения) выявить изменение электрических потенциалов при разных заболеваниях сетчатки и зрительного нерва, а также биомикроскопию сосудов конъюнктивы, позволяющую косвенно судить о внутричерепном кровообращении.
Осмотра глазного дна, офтальмоскопия
Техника офтальмоскопии заключается в следующем. После получения рефлекса с глазного дна в проходящем свете перед глазом больного ставят линзу в 13 дптр и получают увеличенное в 5 раз обратное (перевернутое) изображение глазного дна. Этот метод исследования называется офтальмоскопией в обратном виде или непрямой офтальмоскопией. Для непрямой офтальмоскопии используются и налобные офтальмоскопы, обеспечивающие увеличенное стереоскопическое изображение глазного дна. Освещение в них проецируется посредством зеркала или призмы, совпадая с линией взора врача.
Офтальмоскопия в прямом виде (прямая офтальмоскопия) осуществляется при помощи электрического офтальмоскопа. Получают увеличенное в 15 раз прямое изображение глазного дна. При электроофтальмоскопии получают более качественное изображение глазного дна, чем при использовании зеркального офтальмоскопа.
При офтальмоскопии нормального глазного дна виден диск зрительного нерва (ДЗН) бледно-розового цвета с четкими границами. Он имеет округлую или овальную по вертикали форму. Височная сторона ДЗН обычно более светло-розовая, чем носовая. Центр диска может иметь некоторое вдавление (углубление), которое рассматривают как физиологическую экскавацию, дно которой может быть фиброзным по виду и представлять собой волокна решетчатой пластинки склеры. Нормальная экскавация круглой формы и ее параметры могут варьировать от практически полного отсутствия до вовлечения 80% площади головки зрительного нерва.
При наличии обширной или асимметричной с другим глазом экскавации у больного подозревают глаукому.
Периферия глазного дна может быть осмотрена при движении офтальмоскопа в различных направлениях, а также при движении глаза по квадрантам вертикально и горизонтально. Через расширенный зрачок можно осмотреть периферию глазного дна с помощью прямого офтальмоскопа, не доходя 1,5 мм до прикрепления сетчатки у зубчатой линии.
С приобретением опыта врач знакомится с большим разнообразием нормальных проявлений внешнего вида сетчатки и зрительного нерва. Особенно вариабельны сосуды. Они могут появиться из височной половины ДЗН и проходить в макулярную область. Это цилиоретинальные сосуды, исходящие из сосудистого круга Цинна позади головки зрительного нерва и формирующиеся за счет ветвей задних коротких цилиарных артерий. Они представляют собой анастомоз между хориоидальной (цилиарной) и ретинальной циркуляцией.
Иногда пучки соединительной ткани проходят из головки зрительного нерва с височной стороны и распространяются вперед в стекловидное тело. Они представляют собой эмбриональные остатки гиало-идной артерии, расположенные в окружавшем ее клокетовом канале. Если они локализованы возле края ДЗН, то границы диска могут выглядеть нечетко и даже быть приподнятыми.
Изменения на глазном дне измеряются с использованием параметра диаметра диска (ДД) зрительного нерва как базисного размера. Например, рубец сетчатки может быть описан как имеющий размер в 3 ДД и расположенный в 5ДД от ДЗН на 1-м часовом меридиане. Степень элевации (приподнятости) очагов выражается разницей между силой линзы, с помощью которой осматривается нормальный участок сетчатки, и силой линзы, которая дает четкий фокус на вершине очага. Разность в 3 диоптрии приблизительно эквивалентна 1 мм элевации.
Если внутриглазные среды (влага камер, хрусталик и стекловидное тело) прозрачны, можно обследовать задний полюс через нерасширенный зрачок. Однако периферию глазного дна лучше осматривать через расширенный зрачок в затемненной комнате.
Осмотр в проходящем свете и офтальмоскопию глазного дна проводят после медикаментозного расширения зрачка.
Мидриатики не закапывают, если у больного имеется узкая передняя камера глаза. Установить глубину передней камеры можно при ее боковом освещении с помощью света щелевой лампы. Если создается впечатление, что радужка расположена слишком близко к роговице, расширение зрачка противопоказано из-за риска провоцирования приступа острой закрытоугольной глаукомы. Относительным противопоказанием к расширению зрачка является глубина передней камеры, меньшая четырехкратной толщины роговицы при осмотре с помощью щелевой лампы. Окончательно установить параметры угла передней камеры позволяет гониоскопия. У больных старше 40 лет перед расширением зрачка нужно в обязательном порядке измерить внутриглазное давление. Расширять зрачок можно у пациентов, не болеющих глаукомой. У пациентов с глаукомой также расширяют зрачок, но препаратами кратковременного действия с параллельным назначением медикаментов, которые уменьшают образование внутриглазной жидкости. После осмотра больному медикаментозно суживают зрачок.
При ригидном зрачке и у больных глаукомой можно вызвать кратковременное его расширение инъекцией под конъюнктиву 1% раствора мезатона или, в более редких случаях, 0,1% раствора адреналина. Необходимо при этом учитывать наличие у пациента сердечно-сосудистых заболеваний, так как использование этих препаратов может привести к повышению артериального давления и приступу стенокардии.
Для визуального осмотра угла передней камеры необходима контактная линза, фокальное освещение и увеличение. Контактная линза устраняет изгиб роговицы и позволяет свету отражаться от угла, так что его структуры видны в деталях. Это исследование осуществляют с помощью гониоскопа, который отклоняет световые лучи в угол передней камеры. Процедура выполняется под местной анестезией с использованием линз Гольдмана, Цайса и других, в которых имеются перископные зеркала, с помощью которых угол осматривается отраженным светом.
Методика наиболее полезна для определения различных форм глаукомы, таких как открытоугольная, узкоугольная, закрытоугольная, вторичная закрытоугольная глаукома, позволяющая оценивать ширину угла (расстояние от корня радужки до трабекулярной сети) и изучать ткани угла в глаукомном глазу при различных стадиях заболевания. Она также используется при другой патологии, например при наличии внутриглазного инородного тела, спрятанного в выемке угла, при опухолях радужки или кистах радужки, для оценки травматического повреждения в зоне угла.
Т. Бирич, Л. Марченко, А. Чекина
«Осмотра глазного дна, офтальмоскопия» статья из раздела Офтальмология